怀上孩子之后,只要抽一点妈妈的血进行化验,就可以知道宝宝健康不健康。真的这么简单吗?我们不妨从陈女士的经历说起。
陈女士怀孕16周前来就诊,要求做无创DNA判断胎儿是否正常。
(PS:嗯,有优生意识,不错。)
但医生了解病史后,得知陈女士今年38岁,既往有3次不良妊娠经历:2005年足月分娩一男婴,胎儿宫内发育迟缓,新生儿死亡,未做过相关检测,死因不明;此后又怀孕2次,都在孕早期发生了胎停,没有做过流产物染色体检查。夫妇双方身体健康。

这要从无创的性质说起。
所谓无创,是指该项检测对孕妇和胎儿无损伤。从怀孕12周开始,进入孕妇血液中的胎儿DNA就能够被高通量测序检测到,尽管检测及分析技术一再优化,使得结果的准确率越来越高,但由于母血中胎儿DNA极其微量的缘故,得出的结果只标注“高风险”或“低风险”,无法给出“是否患病”的准确结论。
因此,无创DNA的性质属于筛查。

与筛查相对应的是诊断。
产前诊断方法包括绒毛取样、羊水穿刺、脐静脉穿刺,三者分别应用在不同的场景。诊断结果是应该是明确的,换句话说,报告内容所反应的胎儿患病情况为:“是”,或者“不是”,这与产前筛查有本质的区别。
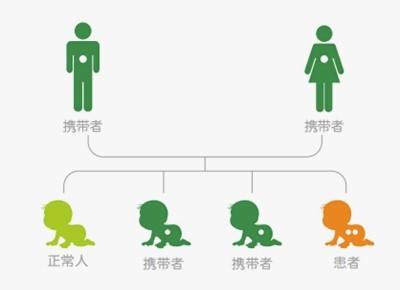
哪些人适合做筛查、哪些人必须做诊断呢?年轻的、既往无不良妊娠经历的、有穿刺禁忌症无法做产前诊断的孕妇,适合做筛查,也就是说,筛查适用于低风险人群,或者有穿刺禁忌症的高风险人群。
显然,诊断的级别比筛查高,适用于高龄(预产期年龄大于等于35岁)、有过不良妊娠经历、遗传性疾病家族史(包括自身为患者或携带者、也包括生育过遗传病患儿、或家族中有遗传病患者)、筛查结果提示异常的孕妇,即诊断适用于高风险孕妇。
明白了产前诊断与产前筛查的区别,再回到陈女士,仅仅凭年龄,她就已经跨入高风险孕妇的行列了,所以,无创不适合她。
此外,既往3次不良妊娠经历也给诊断的必要性加分,毫无疑问,她必须做诊断,根据陈女士的孕周,最适合她的方法是羊水穿刺。
首先,核型是基本项,用来判断大的染色体数目异常和结构异常,例如胎儿是否患唐氏综合征,是否有平衡易位等。
其次,芯片是提高项,用来发现核型水平无法识别的染色体拷贝数变异,例如DiGeorge综合征等。
最后,需要提醒陈女士,由于有过一胎不明原因的新生儿死亡,即使本胎核型和芯片都正常,也无法百分百排除胎儿患上一胎的疾病。
特别提示:
对于有过不良孕产史的夫妇,备孕前应接受专业的遗传咨询,弄清前胎病因,对下一胎诊断有极大的帮助。